Diagnóstico e exame clínico
O diagnóstico da blefarite é clínico — não depende de exame de imagem ou de laboratório, mas sim de uma boa anamnese e do exame cuidadoso da margem palpebral, das glândulas de meibômio, da qualidade da lágrima e da superfície ocular. Em uma consulta especializada, o oftalmologista também avalia se há olho seco associado, Demodex, rosácea ocular, alergia ou outros fatores agravantes que mudam a conduta terapêutica.
Anamnese: o tempo de evolução (semanas vs. anos), padrão dos sintomas (matinal vs. noturno), uso de maquiagem, exposição prolongada a telas, doenças de pele associadas (rosácea, dermatite seborreica, atopia, psoríase), uso de colírios crônicos com conservante, cirurgias oculares prévias e história familiar oferecem pistas importantes. Pacientes com rosácea cutânea têm muito mais chance de ter blefarite posterior associada — e vice-versa.
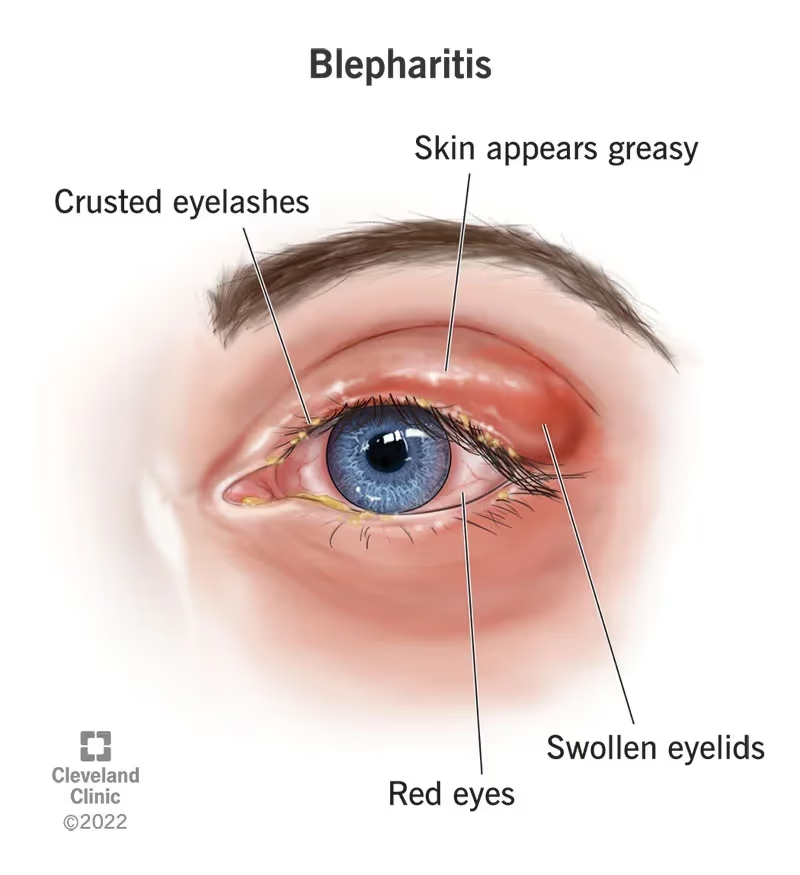
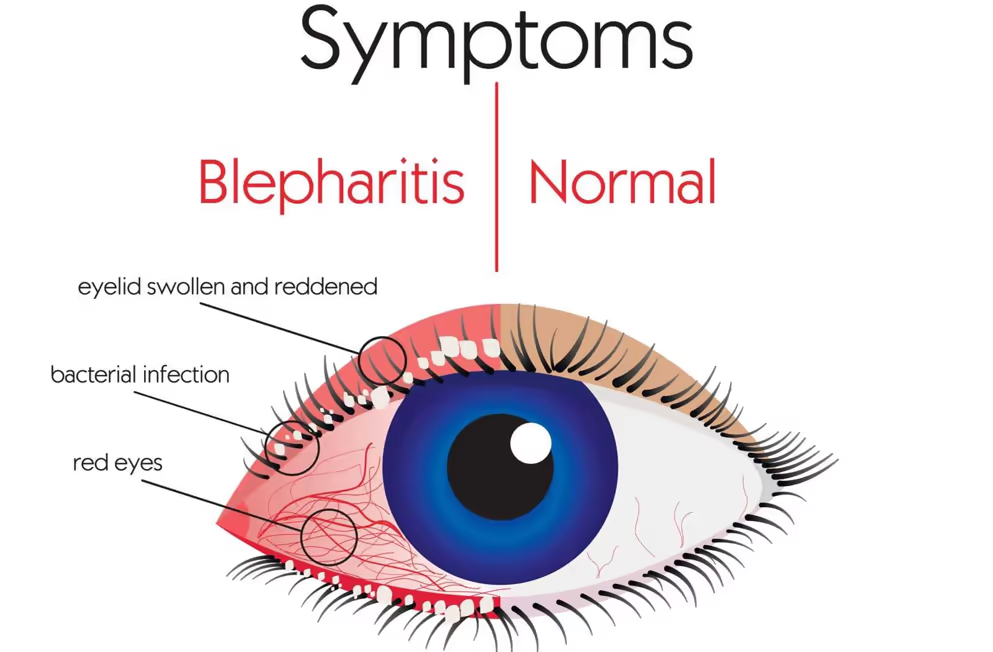
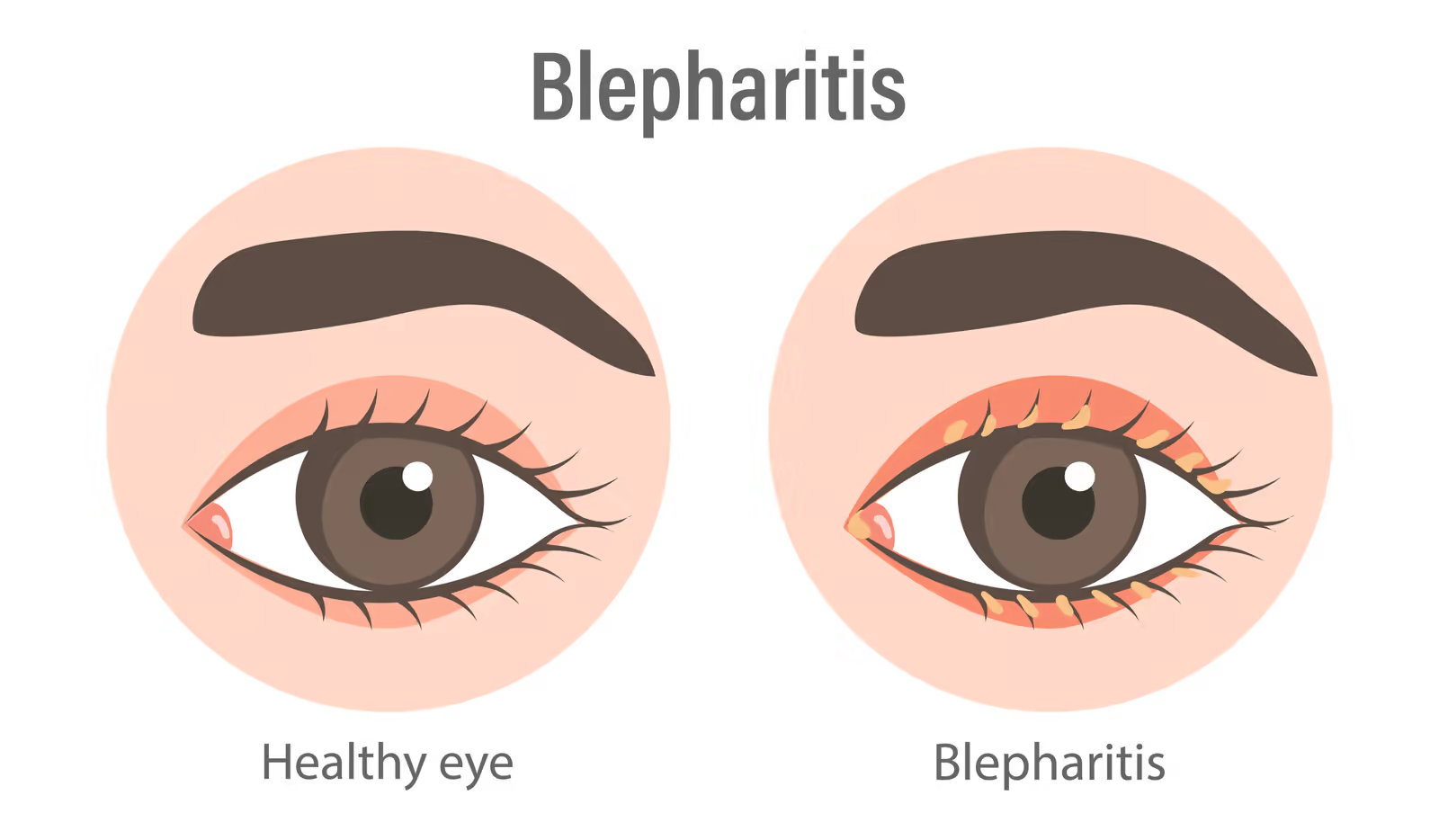
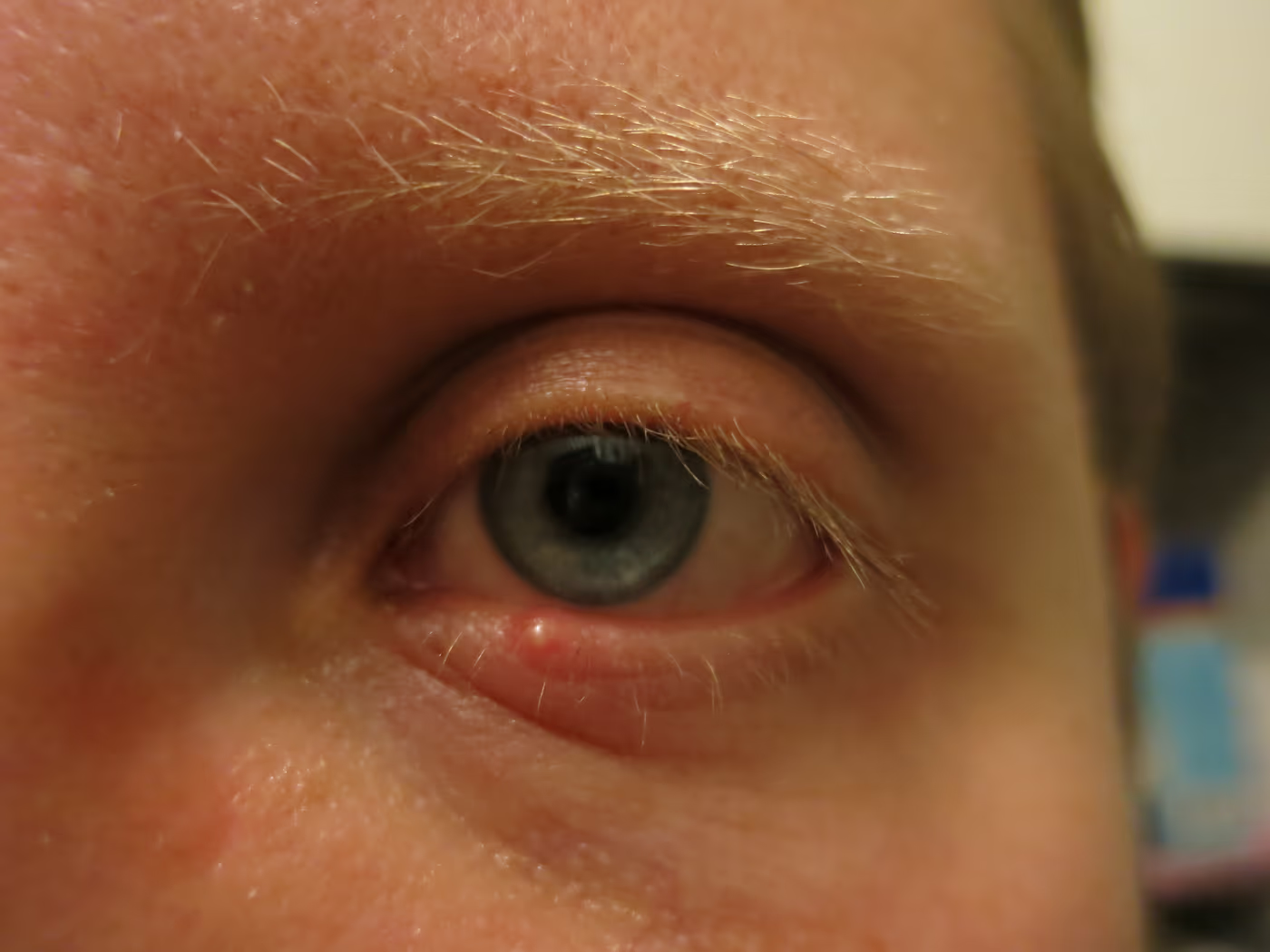
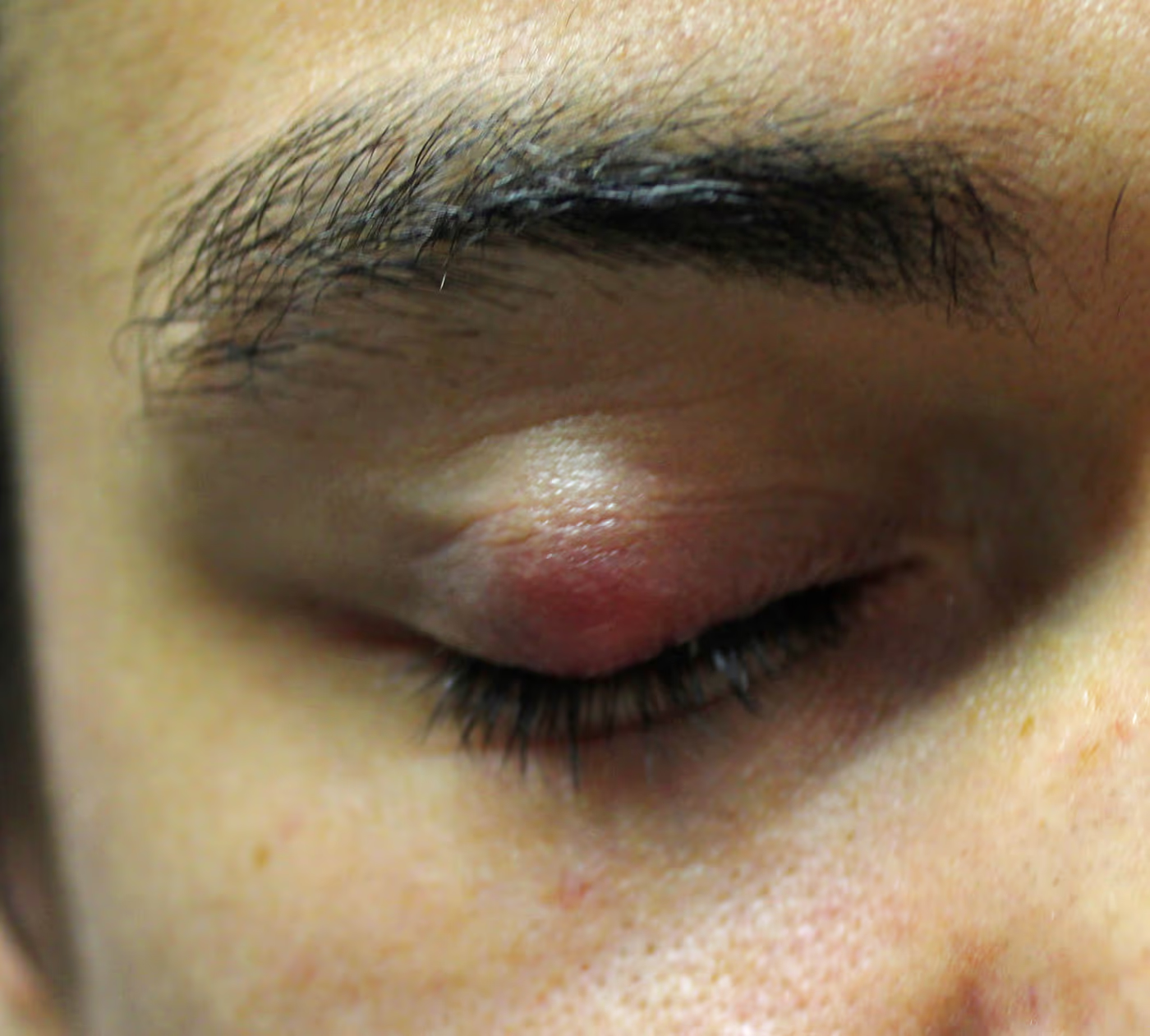
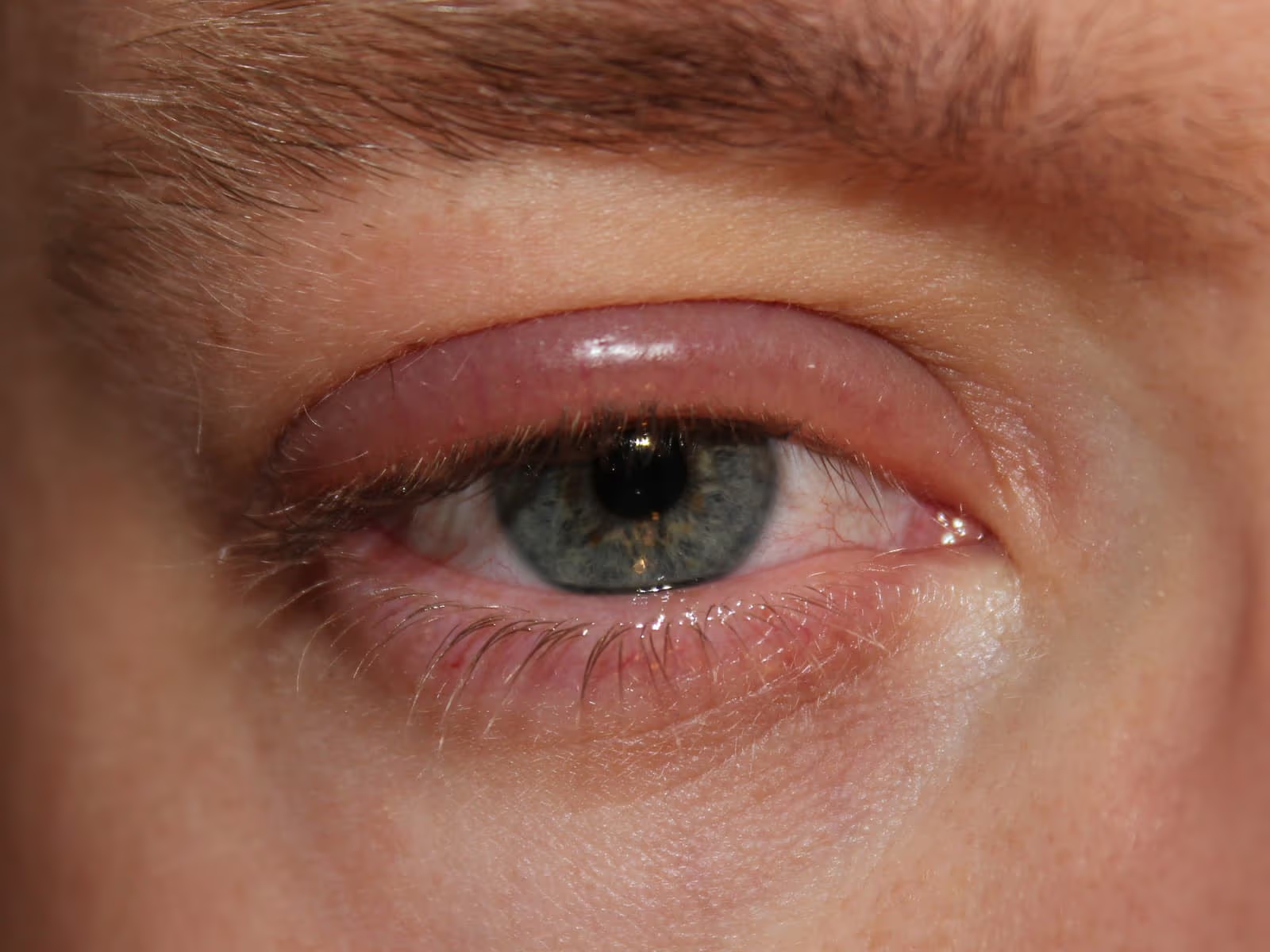
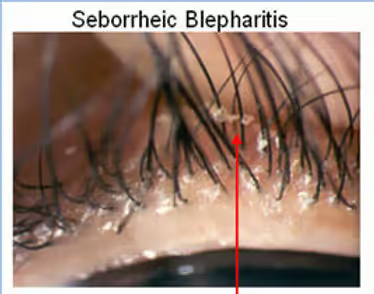
Lâmpada de fenda — é o equipamento central. O oftalmologista observa, em magnificação, a margem palpebral à procura de: vermelhidão, espessamento, telangiectasias (vasinhos dilatados próximos à margem), colarettes (pequenas caspas ao redor dos cílios — finos = blefarite seborreica, cilíndricos = Demodex), perda ou má-implantação dos cílios, orifícios das glândulas de meibômio (pérvios, obstruídos ou com secreção espessa) e cicatrizes na margem. A presença de uma secreção amarelo-pálida ou espessa ao se pressionar a pálpebra externamente confirma a obstrução glandular.
Meibografia (em casos selecionados): exame de imagem que fotografa as glândulas de meibômio sob luz infravermelha, mostrando atrofia, encurtamento ou perda de glândulas. É especialmente útil para documentar o grau de comprometimento estrutural em pacientes refratários, planejar tratamentos como Luz Pulsada (IPL) e acompanhar a resposta ao longo do tempo.
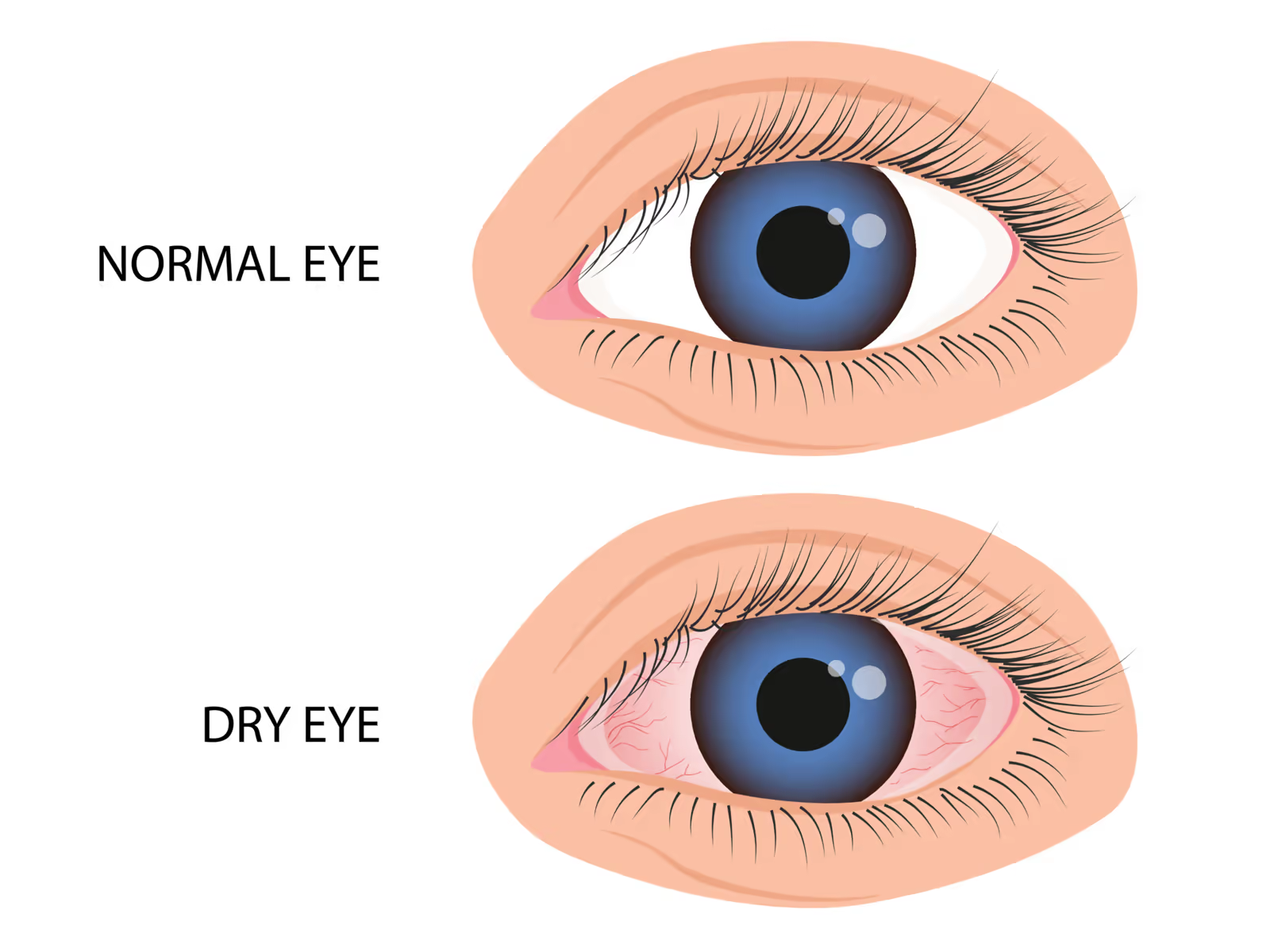
Avaliação da superfície ocular: quando há suspeita de olho seco evaporativo associado — situação extremamente comum — fazem parte do exame: medida do tempo de ruptura da lágrima (BUT/NIBUT), teste de Schirmer (mede a produção aquosa em 5 minutos com tira de papel filtro), coloração com fluoresceína e lissamina verde (revela ceratite ponteada, defeitos epiteliais, perda de células de superfície e conjuntivocálase) e, quando disponível, medida da osmolaridade lacrimal (acima de 308 mOsm/L sugere olho seco; acima de 320 mOsm/L é critério de gravidade). Esses dados orientam a escolha entre tratamento conservador e terapias de consultório.
Causas e fatores de risco: idade (mais comum a partir da adolescência e na vida adulta), fatores hormonais (testosterona baixa, ciclos menstruais, menopausa), fatores ambientais (poluição, maquiagem, poeira, ar-condicionado, vento, telas por longas horas), tendência à oleosidade e descamação da pele, associação com atopia, rinite alérgica, dermatite seborreica e psoríase, e os ácaros Demodex folliculorum e Demodex brevis, que vivem na base dos cílios e nas glândulas de meibômio.
Blefarite por Demodex — deve ser suspeitada em pacientes com quadro resistente ao tratamento convencional. O sinal patognomônico são os colarettes cilíndricos na base dos cílios — quando presentes, há praticamente 100% de certeza da infestação. É comum a coexistência com olho seco evaporativo, rosácea ocular, meibomite e, em alguns casos, infecção por Staphylococcus aureus ou epidermidis. Veja a seção blefarite por Demodex abaixo para detalhes do tratamento.