O que é hipermetropia?
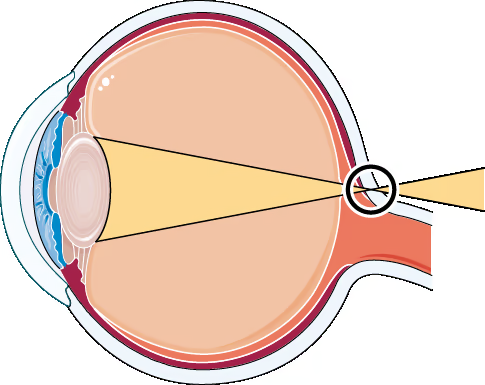
Hipermetropia é o erro refrativo em que a luz que entra no olho — em vez de convergir exatamente sobre a retina — forma o foco atrás dela. O resultado é que objetos próximos aparecem borrados e, nos casos mais intensos ou em idades avançadas, até objetos distantes podem perder nitidez.
O nome vem do grego hyper ("acima", "além") + ōps ("visão") e é sinônimo de hiperopia ou, no uso popular, "vista longa". Mas o apelido engana: a hipermetropia não é simplesmente "enxergar bem de longe" — é, antes de tudo, um olho que trabalha em excesso para manter o foco, o que cobra seu preço em fadiga visual, dores de cabeça e, nas crianças, risco real de ambliopia e estrabismo.
Por que a luz cai atrás da retina?
- Hipermetropia axial (a mais comum) — comprimento anteroposterior do olho é menor do que o normal. Cada milímetro a menos no eixo ocular equivale a aproximadamente 3 dioptrias (D) de hipermetropia.
- Hipermetropia de curvatura — córnea ou cristalino com curvatura mais plana do que o esperado. Aumento de 1 mm no raio corneano ≈ 6 D de hipermetropia.
- De índice — alterações no índice refrativo do cristalino (envelhecimento, diabetes).
- Posicional — deslocamento posterior do cristalino.
- Consecutiva — supercorreção após cirurgia refrativa.
A diferença entre hipermetropia e presbiopia
Ambas causam dificuldade de foco para perto, mas são distintas. Hipermetropia: o olho é anatomicamente mais curto, presente desde o nascimento — a maioria dos recém-nascidos é hipermétrope. Presbiopia: perda gradual da elasticidade do cristalino com o envelhecimento, que reduz a acomodação em todos os adultos a partir dos 40-45 anos, independente do grau refrativo. Ambas são corrigidas com lentes convexas (positivas), o que leva à confusão popular — mas os mecanismos são diferentes.