Tratamento — do conservador ao cirúrgico
O tratamento do ceratocone tem dois objetivos simultâneos: estabilizar a doença (parar a progressão — tarefa do crosslinking) e reabilitar a visão (óculos, lentes de contato, anéis, transplante). Um paciente pode precisar de crosslinking e ao mesmo tempo adaptar lentes esclerais; outro, com doença estável, pode nunca precisar de cirurgia.
Óculos e lentes de contato
Em estágios iniciais, óculos corrigem adequadamente a visão. Trocas frequentes de receita sinalizam doença ativa e devem motivar tomografia. Com a progressão da irregularidade, entram as lentes de contato especiais:
- Lentes rígidas gás-permeáveis (RGP) corneanas criam uma "lente lacrimal" sobre a córnea, neutralizando a irregularidade anterior.
- Lentes híbridas e piggyback (rígida sobre gelatinosa) são alternativas para quem não tolera a rígida pura.
- Lentes esclerais são o padrão-ouro atual. De grande diâmetro (15-24 mm), repousam sobre a esclera sem tocar a córnea, criando um reservatório lacrimal sobre o cone. Oferecem conforto imediato e excelente acuidade mesmo em córneas muito irregulares; são compatíveis com olhos pós-crosslinking, pós-anel e pós-transplante.
Crosslinking corneano (CXL)
O crosslinking é o único tratamento com capacidade comprovada de parar a progressão do ceratocone. Usa riboflavina (vitamina B2) em colírio e luz ultravioleta A a 365-370 nm para induzir novas ligações cruzadas entre as fibras de colágeno do estroma, resultando em uma córnea mais rígida e resistente à deformação. O protocolo original de Dresden (Wollensak 2003), ainda referência, usa UVA a 3 mW/cm² por 30 minutos (fluência total 5,4 J/cm²); protocolos acelerados (9 mW por 10 minutos) produzem resultados semelhantes em prazo menor.
Evidência de eficácia:
- Wollensak 2003 (23 olhos): 100% de interrupção da progressão, 70% com aplanamento, 65% com ganho de acuidade.
- Siena Eye Cross Study (Caporossi 2010), 363 olhos, 4 anos: Kmáx −2 D, BSCVA +1,9 linhas.
- Wittig-Silva RCT (Austrália): Kmáx −1,03 D no grupo tratado vs +1,75 D no controle em 3 anos.
- Siena Eye-Cross 2 (2021): protocolo acelerado em 156 olhos jovens, estáveis em 5 anos.
O crosslinking não substitui óculos nem lentes — ele estabiliza a córnea para que a próxima década não se perca para a doença. Em crianças, deve ser feito assim que o diagnóstico é estabelecido.
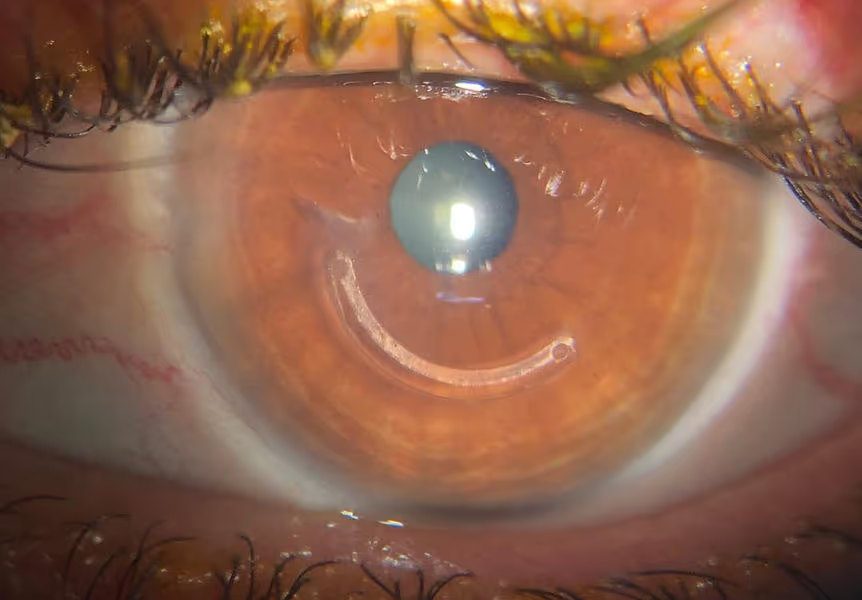
Anéis intraestromais (Keraring, Ferrara)
Os anéis intraestromais são segmentos de PMMA em formato semicircular implantados em túneis feitos com laser de femtossegundo, a ~75% da profundidade do estroma. Funcionam como um "esqueleto" que aplana e regulariza o cone, reduzindo astigmatismo irregular e coma e facilitando a adaptação de óculos e lentes. A Mediphacos (Belo Horizonte) fabrica os dois principais modelos — Keraring e Ferrara —, colocando o Brasil entre os países com melhor acesso a essa tecnologia. Os anéis são frequentemente combinados com crosslinking no mesmo tempo cirúrgico. Resultados típicos: ganho de 2 a 3 linhas de acuidade corrigida e redução do astigmatismo refrativo acima de 50%.
Transplante de córnea
Quando a córnea é fina demais, cicatrizada ou tão íngreme que nenhuma lente adapta, entra o transplante de córnea como última etapa. Hoje prefere-se o DALK (Deep Anterior Lamellar Keratoplasty, lamelar anterior profundo), que substitui todo o estroma doente preservando o endotélio do paciente — resultando em menor risco de rejeição e melhor estabilidade biomecânica a longo prazo. A técnica da big-bubble de Anwar é bem-sucedida em 80-90% dos casos, com resultados visuais equivalentes ao transplante penetrante em mãos experientes.
O transplante penetrante (PKP) fica reservado para córneas com ruptura de Descemet (pós-hidropsia) ou opacidades profundas. No Brasil, o ceratocone é a indicação isolada mais frequente de transplante corneano, e grande parte desses transplantes poderia ter sido evitada com diagnóstico e crosslinking em tempo hábil.