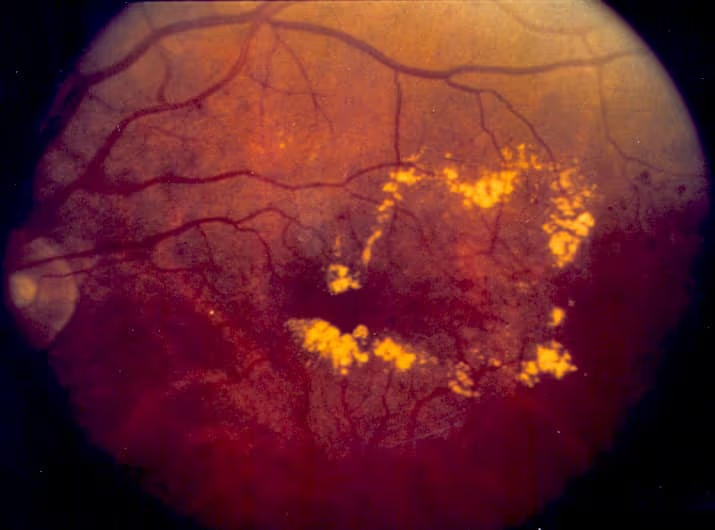
O edema macular diabético (EMD) é o acúmulo de líquido na mácula — a região central da retina — como consequência de alterações dos vasos sanguíneos causadas pelo diabetes. É uma das principais causas de perda de visão em pessoas com diabetes, e pode ocorrer em qualquer estágio da retinopatia diabética, inclusive quando o restante da retina ainda parece relativamente preservado.
Edema macular diabético: por que o controle do diabetes é só metade da história
O edema macular é uma das principais causas de perda visual em pessoas com diabetes. Controle glicêmico é essencial, mas o tratamento específico com injeções intravítreas pode recuperar visão — quando começado a tempo.
Outros artigos da Ortolan

Guia Definitivo da Degeneração Macular (DMRI): Ciência e Cuidado com o Dr. Daniel Omote

Tomografia de Coerência Óptica: Guia para os Pacientes

A Recuperação da Cirurgia de Catarata: Um Guia Detalhado com Fotos

As principais partes do olho humano e suas funções

Carnaval com os olhos protegidos: 4 dicas

Cigarro e visão: Entenda a relação e os riscos para a saúde dos seus olhos

Como escolher o melhor oftalmologista infantil: 4 dicas essenciais

Cuidados com a Maquiagem dos Olhos na Oftalmologia
Por que acontece
O diabetes crônico danifica a parede dos pequenos vasos da retina. Com o tempo, esses vasos perdem a capacidade de conter o plasma sanguíneo e começam a vazar líquido para o tecido retiniano. Quando esse vazamento acontece na mácula, surgem áreas de espessamento com acúmulo de fluido entre as camadas da retina. A função visual central piora proporcionalmente à quantidade e localização do edema.
Sintomas
A manifestação mais comum é borramento visual central, muitas vezes descrito como 'visão mais fraca para ler' ou 'letras que ficam embaralhadas'. Pode haver metamorfopsia (linhas retas que aparecem tortas), perda de contraste e sensibilidade a claridade. Em estágios leves, o paciente pode não perceber nenhum sintoma — o edema é identificado em exame de rotina.
Diagnóstico: OCT é o exame que mais ajuda
A tomografia de coerência óptica (OCT) de mácula é o exame fundamental. Ela mostra em detalhes a espessura da mácula, a presença de bolsas de líquido dentro da retina, descolamento da retina neurossensorial e alterações da camada externa. O acompanhamento do EMD depende fortemente de OCTs seriadas. A retinografia e a angiografia (angiofluoresceinografia ou angio-OCT) complementam a avaliação, mostrando áreas de vazamento e isquemia.
Tratamento
O controle rigoroso do diabetes, da pressão arterial e do colesterol é a base. Sem isso, qualquer tratamento específico da retina tende a ter efeito limitado. Quando existe edema significativo ou ameaça à visão central, o tratamento de primeira linha é a injeção intravítrea de medicamentos antiangiogênicos (anti-VEGF): ranibizumabe, aflibercepte, brolucizumabe e, mais recentemente, faricimabe.
Essas medicações reduzem o vazamento dos vasos anormais, diminuem o edema e, na maioria dos pacientes, melhoram a visão. O tratamento é escalonado: aplicações mensais no início, depois intervalos progressivamente maiores conforme a resposta do olho. Em alguns casos, implantes de corticoide intraocular (como dexametasona em bastão) são usados, especialmente em pacientes que não respondem bem aos anti-VEGF ou que já foram vitrectomizados.
A fotocoagulação a laser, que durante décadas foi o tratamento principal, hoje tem papel mais restrito — é útil em alguns casos de edema focal ou como tratamento complementar.
Acompanhamento é parte do tratamento
O EMD costuma ser uma doença crônica. Mesmo com boa resposta inicial, a recidiva é comum se as aplicações são suspensas cedo demais. O acompanhamento com OCTs e consultas periódicas é parte essencial do manejo. Pacientes que abandonam o seguimento frequentemente retornam com perda visual já estabelecida.
O melhor cenário é quando o diagnóstico acontece cedo, antes de uma perda visual maior — e isso só é possível quando a pessoa com diabetes faz exame oftalmológico periódico, mesmo sem sintomas. Todo paciente diabético deveria ter uma consulta oftalmológica completa ao menos anualmente.
Fontes e referências
- American Academy of Ophthalmology. What is macular edema? n.d.
- AAO EyeWiki. Diabetic macular edema. n.d.
- National Eye Institute. Diabetic retinopathy. n.d.
- Mayo Clinic. Diabetic retinopathy: diagnosis and treatment. n.d.
- Cleveland Clinic. Diabetes-related macular edema (DME): symptoms and treatment. n.d.
- Diabetic Retinopathy Clinical Research Network (DRCR.net). Treatment protocols and outcomes for diabetic macular edema. n.d.
Dúvidas comuns sobre este tema
Se meu diabetes está controlado, posso ter edema macular?
Sim, embora o risco seja menor. O EMD pode ocorrer mesmo com hemoglobina glicada razoável, especialmente em diabetes de longa duração. Isso não significa que o controle não importe — ele é o fator mais importante — mas mostra por que o exame oftalmológico anual continua sendo essencial em quem tem diabetes.
As injeções intravítreas são para o resto da vida?
Em muitos casos, o tratamento é contínuo, mas com intervalos cada vez maiores ao longo do tempo. Alguns pacientes conseguem suspender as aplicações após um período de estabilidade; outros precisam manter aplicações periódicas indefinidamente. O plano é individual.
Edema macular pode melhorar sozinho?
Edemas leves podem regredir com melhora do controle glicêmico e pressórico. Edemas moderados a graves tendem a precisar de tratamento específico. Não tratar costuma levar à progressão e perda visual permanente.
Vale a pena começar tratamento mesmo com visão ainda boa?
Em muitos casos, sim. Começar o tratamento cedo, antes de perda visual significativa, costuma levar a resultados melhores. A decisão depende da espessura central, da resposta esperada e do perfil do paciente.
Quer transformar esta leitura em atendimento?
Se este artigo ajudou na sua dúvida, a equipe pode orientar pelo WhatsApp qual exame, especialista ou consulta costuma ser o melhor próximo passo.
Continue a sua leitura
Estas páginas ajudam a aprofundar sintomas, exames, tratamentos e especialistas relacionados ao tema.
Glaucoma
O glaucoma é uma doença que lesiona progressivamente o nervo óptico — geralmente sem dor nem sintomas iniciais, por isso chamado de 'ladrão silencioso da visão'. É a maior causa de cegueira irreversível no mundo, mas o diagnóstico precoce permite estabilizar a doença por décadas.
Degeneração macular relacionada à idade (DMRI)
A DMRI é uma doença progressiva que afeta a mácula — a região central da retina responsável pela visão fina. É a principal causa de perda de visão central em pessoas acima de 50 anos. Existem duas formas: seca (mais comum, lenta) e úmida (agressiva, tratável com anti-VEGF intravítreo).
Retinopatia diabética
A retinopatia diabética é o dano aos pequenos vasos da retina causado pelo diabetes mal controlado. É a principal causa de cegueira em adultos em idade produtiva e evolui em silêncio nos primeiros anos. Por isso o mapeamento de retina anual é obrigatório pra todo paciente com diabetes.
Retinografia
Descubra como a retinografia pode ajudar no diagnóstico e monitoramento de doenças oculares, capturando imagens detalhadas da retina. Conheça mais sobre essa tecnologia essencial no site Ortolan Oftalmologia.
Tomografia de Coerência Óptica
Tomografia de Coerência Óptica (OCT) de mácula e OCT de nervo óptico são essenciais para avaliar a saúde da retina e do nervo óptico, proporcionando diagnósticos precisos e guiando tratamentos eficazes. Saiba mais sobre essas tecnologias inovadoras no nosso site da Ortolan Oftalmologia.
AngioOCT de Retina e Nervo Óptico
Entenda como a Angiografia por Tomografia de Coerência Óptica (OCT) proporciona imagens detalhadas dos vasos sanguíneos oculares, auxiliando no diagnóstico preciso e tratamento de diversas condições. Saiba mais no nosso site da Ortolan Oftalmologia.
Páginas principais da Ortolan
Acesse áreas centrais do site para conhecer exames, doenças, cirurgias e equipe médica.
Especialistas da clínica
Conheça os especialistas da equipe e suas áreas de atuação.
Doenças dos olhos
Veja páginas completas sobre doenças dos olhos e sintomas relacionados.
Exames oftalmológicos
Entenda quais exames podem complementar a avaliação.
Página de cirurgias
Conheça cirurgias, indicações e páginas de tratamento da clínica.

