Sintomas e padrões clínicos
Os sintomas do olho seco são bilaterais (raramente um olho só), crônicos e flutuantes — pioram em determinadas horas do dia, em determinados ambientes e em determinadas semanas. Reconhecer o padrão ajuda a diferenciar olho seco de outras causas de irritação ocular crônica e a quantificar o impacto na rotina.
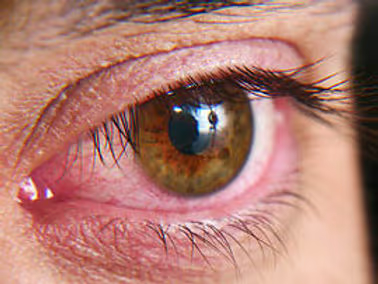
Queixas mais frequentes: ardor e queimação, sensação de areia ou corpo estranho, olho vermelho de baixa intensidade, lacrimejamento (paradoxal — explicado abaixo), sensibilidade à luz (fotofobia leve), visão flutuante que melhora ao piscar várias vezes, cansaço visual ao final do dia, dificuldade para usar lentes de contato pelo tempo habitual.
Padrão diurno: muitos pacientes acordam relativamente bem e pioram ao longo do dia, com queixa máxima no final da tarde — sinal típico do olho seco evaporativo (a evaporação se acumula com horas de exposição). Outros acordam com olho colado e areia (sinal de lubrificação noturna deficiente) — mais característico de olho seco aquoso-deficiente ou de quem dorme com pálpebras parcialmente abertas (lagoftalmo noturno).
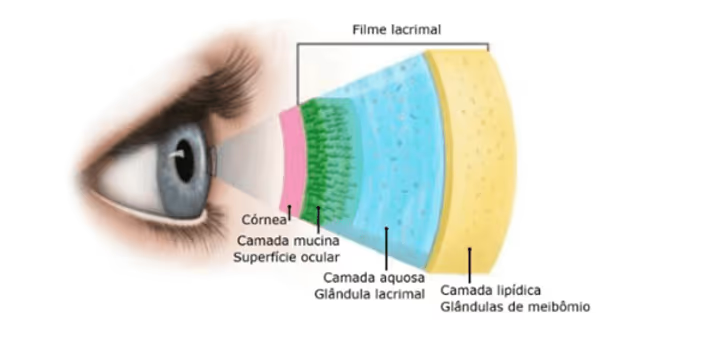
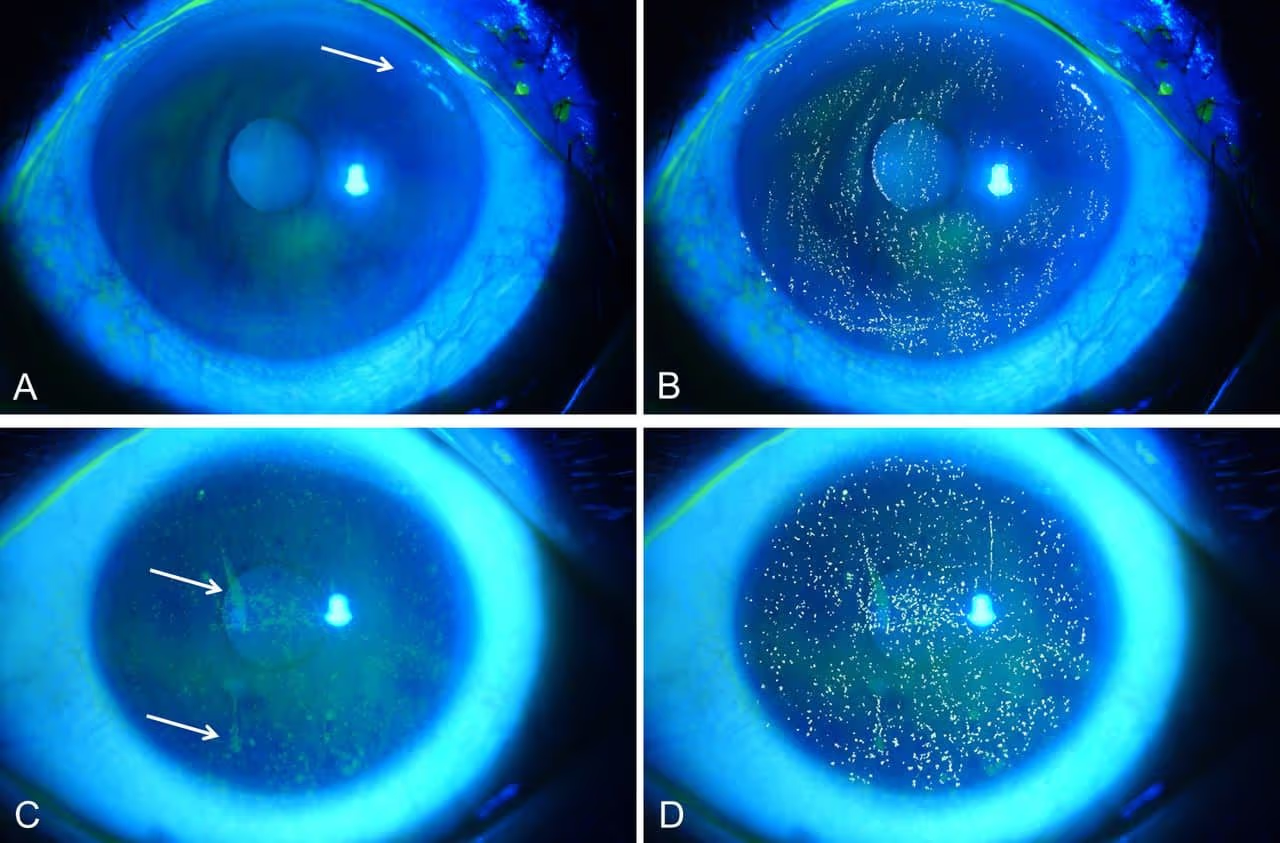
Visão flutuante — o mecanismo: o filme lacrimal é uma das três "lentes" do olho (junto com córnea e cristalino). Quando a lágrima rompe rápido demais entre uma piscada e outra (BUT < 5 segundos), há momentos em que a córnea fica seca e a refração varia. O paciente experimenta visão embaçada por alguns segundos, melhora ao piscar várias vezes, e volta a borrar. Isso é diferente da catarata (embaçamento contínuo) e da presbiopia (embaçamento de perto fixo).
Lacrimejamento paradoxal: parece contraditório — "o olho está seco mas chora". O mecanismo é reflexo: a superfície ocular irritada dispara lacrimejamento basal de emergência, com lágrima de baixa qualidade (apenas aquosa, sem o componente lipídico) que escorre pela pálpebra antes de cumprir a função lubrificante. É um sinal de que o sistema lacrimal de base está descompensado.
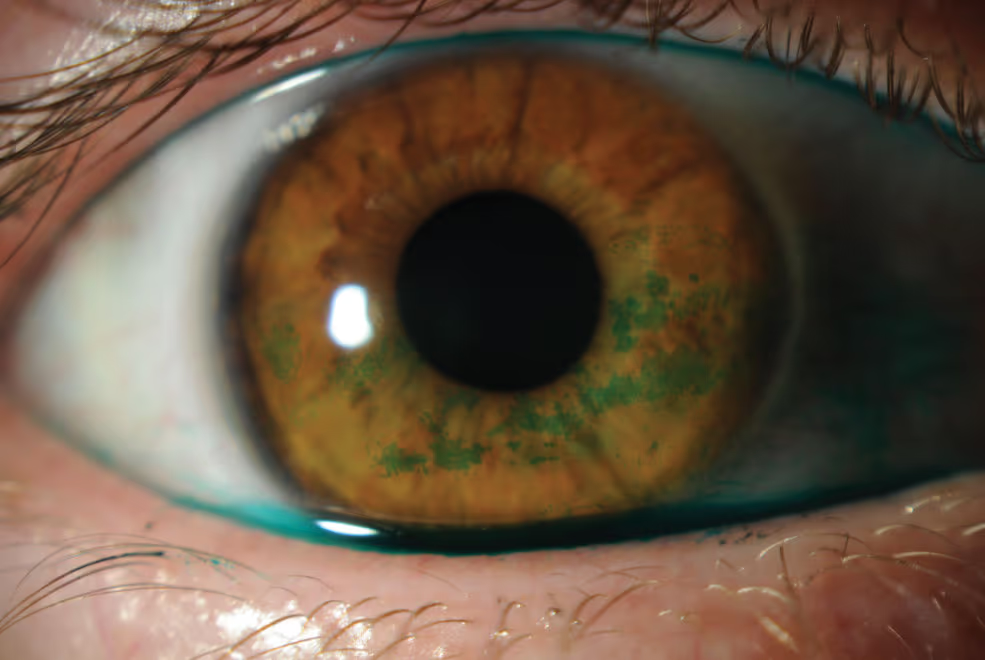
Fotofobia importante — sensibilidade à luz que incomoda mesmo em ambientes internos — é um sinal de maior gravidade: sugere ceratite ponteada extensa, erosão epitelial ou inflamação significativa. Merece avaliação especializada.
Síndrome do olho seco por computador / telas — em frente à tela, a frequência de piscadas cai 60-70% em relação ao normal. Ler, dirigir, usar celular na cama e participar de reuniões online por horas seguidas desencadeia ou agrava o olho seco. Não é uma doença separada — é o olho seco manifesto sob estresse de baixa frequência de piscadas.
Quando sintomas e sinais não batem — uma característica clássica do olho seco é a dissociação entre queixa e exame: há pacientes com pouca queixa e exame muito alterado (ceratite ponteada extensa, hiperosmolaridade alta) e o contrário também acontece. Por isso o tratamento é individualizado e depende de avaliação completa, não só de "o quão seco parece".
Sinais de alarme que pedem avaliação urgente: dor ocular intensa, vermelhidão importante de início súbito, secreção purulenta abundante, queda significativa da visão, fotofobia severa nova, sensação de corpo estranho que não passa após lavagem com soro. Esses sinais sugerem complicações (úlcera de córnea, infecção, irite) que vão além do olho seco simples e precisam de atendimento sem demora.
Causas e fatores de risco que devo investigar em toda consulta: idade (>50 anos), sexo feminino e estado hormonal (gestação, anticoncepcional, menopausa, hipotireoidismo), doenças sistêmicas (Sjögren, lúpus, artrite reumatoide, sarcoidose, doença enxerto-vs-hospedeiro), medicamentos sistêmicos (anti-histamínicos, antidepressivos, diuréticos, betabloqueadores, isotretinoína/Roacutan, quimioterápicos), uso crônico de colírios com conservantes (especialmente BAK — auto-perpetua a inflamação), blefarite e DGM, alergia ocular crônica, exposição ambiental (ar-condicionado, ventilação direta, baixa umidade, fumaça), uso de telas por longas horas, cirurgias oculares prévias (LASIK, PRK, catarata, transplante de córnea), uso prolongado de lentes de contato e tabagismo.