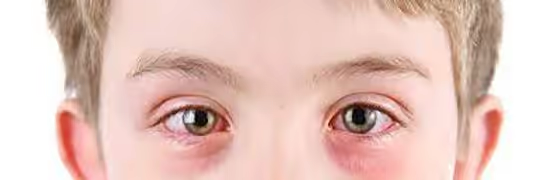
O que é conjuntivite alérgica?
A conjuntivite alérgica é uma inflamação da conjuntiva — a membrana fina e transparente que recobre a parte branca do olho e a face interna das pálpebras — desencadeada por reação do sistema imune contra alérgenos como ácaros, pólen, pelos de animais, mofo e poluentes. Diferente da conjuntivite viral ou bacteriana, não é contagiosa e raramente cursa com secreção purulenta. É a forma mais comum de alergia ocular e, no Brasil, um dos motivos mais frequentes de consulta oftalmológica em crianças e adultos jovens.
O sintoma dominante é a coceira — se o paciente não sente vontade de coçar, o diagnóstico precisa ser revisto. Acompanha hiperemia (olho vermelho) bilateral, lacrimejamento, sensação de areia, secreção mucoide e, nos casos mais intensos, quemose — o inchaço "gelatinoso" da conjuntiva que costuma assustar paciente e família.