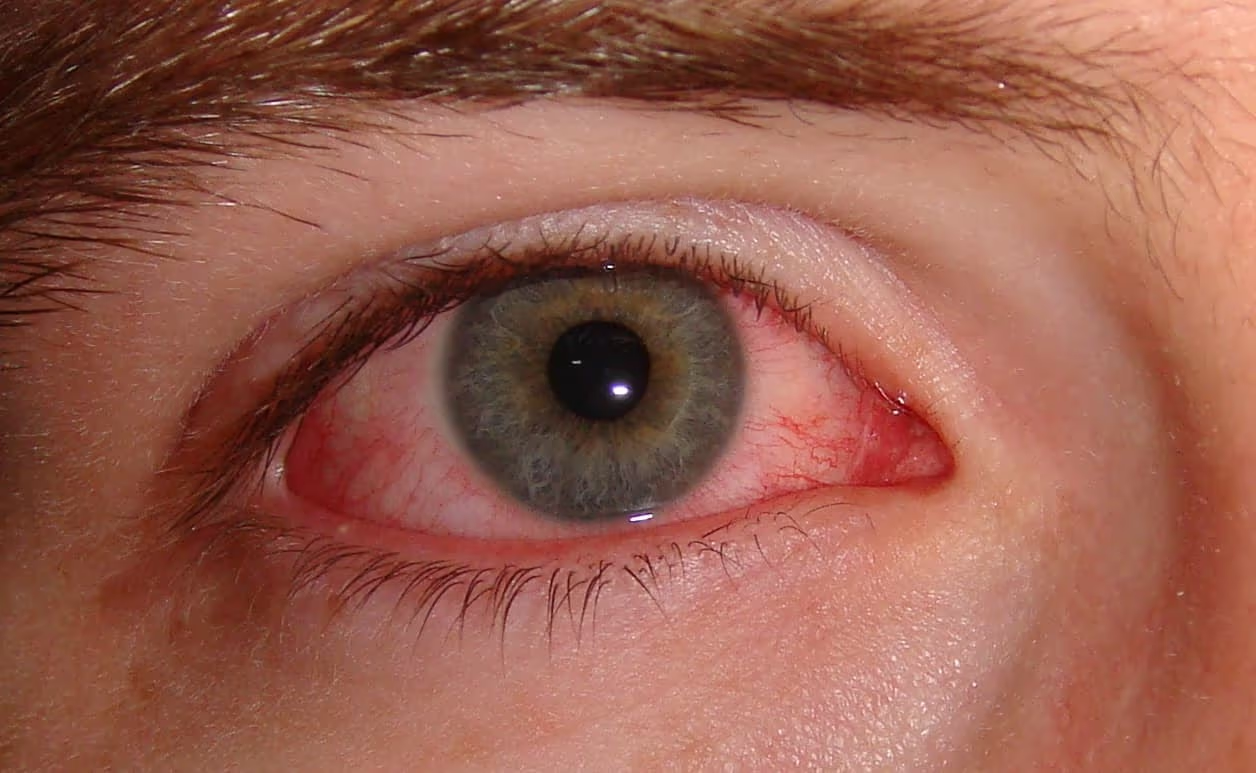
O que é e por que é tão comum?
A conjuntivite viral é a inflamação da conjuntiva causada por um vírus. É, disparada, a forma mais frequente de conjuntivite: estima-se que até 80% dos quadros de olho vermelho inflamatório no adulto sejam virais, e destes, 65% a 90% são causados pelo adenovírus.
A razão é simples e incômoda: os vírus são extraordinariamente contagiosos. O adenovírus pode permanecer ativo em superfícies não porosas por mais de 30 dias — maçanetas, celulares, teclados, controles, torneiras, toalhas. Uma mão contaminada levada ao olho é suficiente para iniciar um caso. Em ambientes coletivos — escolas, creches, academias, consultórios — surtos se espalham rapidamente.
No Brasil, é endêmica com picos sazonais no verão e início do outono. Um levantamento registrou 23.166 internações por conjuntivite entre 2020 e 2025, com predomínio do Sudeste (65,52%). Embora geralmente auto-limitada, formas graves podem deixar manchas corneanas que duram meses, cicatriz permanente (herpes) ou ser emergências (herpes-zóster oftálmico).