A catarata é a opacificação do cristalino — a lente natural do olho. É a principal causa reversível de cegueira no mundo e, na imensa maioria dos casos, tem tratamento cirúrgico simples e seguro. Este guia reúne o que você precisa saber: sintomas, causas, tipos, exames pré-operatórios, como é a cirurgia de catarata, opções de lente intraocular e cuidados no pós-operatório.
Outros artigos da Ortolan

A Recuperação da Cirurgia de Catarata: Um Guia Detalhado com Fotos

Aula de Cirurgia Refrativa no Congresso da USP.

As Cirurgias Modernas que corrigem o grau dos olhos.

Guia Definitivo da Degeneração Macular (DMRI): Ciência e Cuidado com o Dr. Daniel Omote

Tomografia de Coerência Óptica: Guia para os Pacientes

As principais partes do olho humano e suas funções

Carnaval com os olhos protegidos: 4 dicas

Cigarro e visão: Entenda a relação e os riscos para a saúde dos seus olhos
O que é a catarata
A catarata acontece quando o cristalino — a lente natural do olho responsável por focar a luz na retina — se torna opaco. Quando o cristalino fica opaco, a luz não passa corretamente pra retina e a visão fica progressivamente prejudicada.
É uma doença progressiva: os sintomas pioram com o tempo. Sem tratamento, a catarata pode levar à perda significativa de visão.
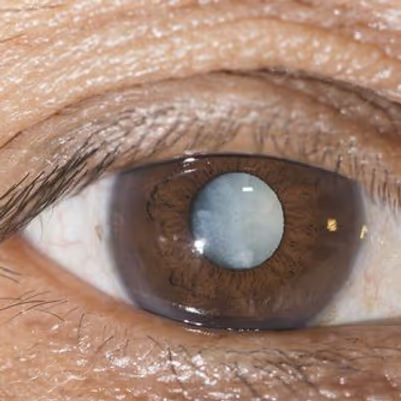
Quais os sintomas da catarata
Os sintomas variam conforme o estágio da doença. Os mais comuns são:
- Visão embaçada ou turva.
- Dificuldade pra enxergar objetos próximos ou distantes.
- Sensibilidade aumentada à luz.
- Halos ao redor de luzes (luminárias, faróis).
- Dificuldade pra dirigir à noite.
- Alterações na percepção das cores (tons amarelados ou desbotados).
- Visão dupla em um dos olhos.
O que causa a catarata
A causa mais comum é o envelhecimento natural do cristalino. A catarata senil costuma começar a se desenvolver depois dos 40 anos e progride lentamente. Existem, porém, outras causas relevantes:
- Exposição prolongada à radiação ultravioleta (UV) — acelera a opacificação.
- Diabetes — aumenta o risco e antecipa o aparecimento.
- Uveíte — inflamação intraocular pode levar à catarata secundária.
- Uso prolongado de corticoides (orais, tópicos ou inalatórios).
- Trauma ocular — pancadas, perfurações ou cirurgias prévias.
- Doenças genéticas e síndromes que afetam o cristalino.
- Medicamentos como amiodarona e antipsicóticos, em uso prolongado.
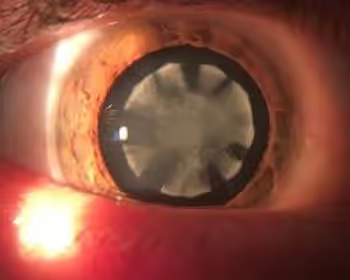
Tipos de catarata
- Catarata senil: o tipo mais comum, ligado ao envelhecimento. Costuma surgir após os 40 anos e progride devagar.
- Catarata congênita: presente no nascimento, por causa genética ou problemas durante a gestação. É uma das causas tratáveis de cegueira na infância.
- Catarata traumática: decorrente de trauma ocular (pancada, perfuração, cirurgia).
- Catarata secundária: consequência de outra doença ou condição — diabetes, uveíte, miopia alta, entre outras.
- Catarata cortisônica: subtipo da secundária, causada por uso prolongado de corticoides.

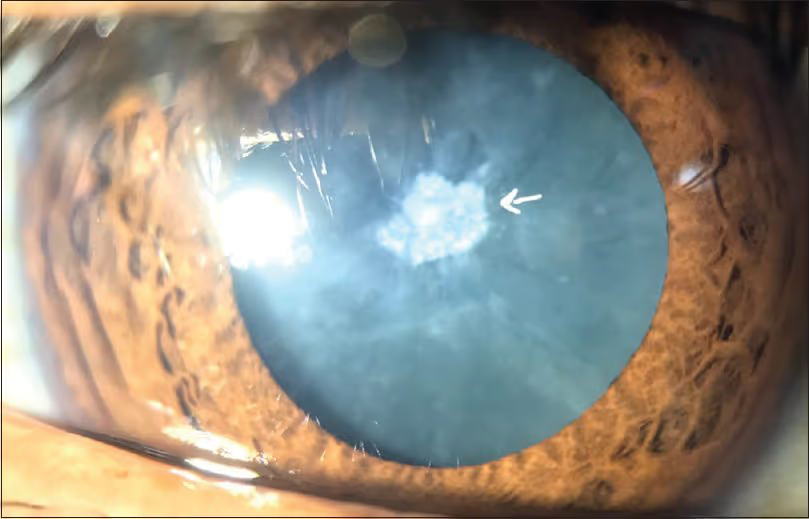
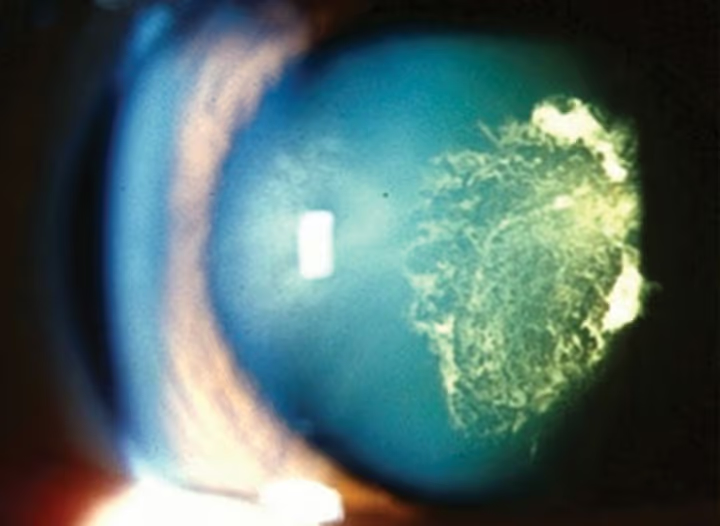
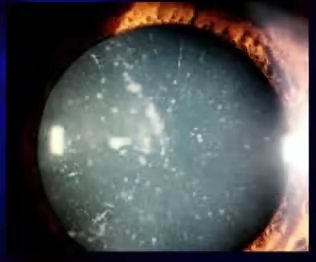
Qual o tratamento da catarata
O único tratamento eficaz é a cirurgia de catarata — um procedimento simples, ambulatorial e com altíssima taxa de sucesso. Não existe colírio, comprimido ou óculos que dissolva ou reverta a catarata.
Algumas medidas ajudam a retardar a progressão (como o uso consistente de óculos com proteção UV), mas não substituem a cirurgia quando ela é indicada.
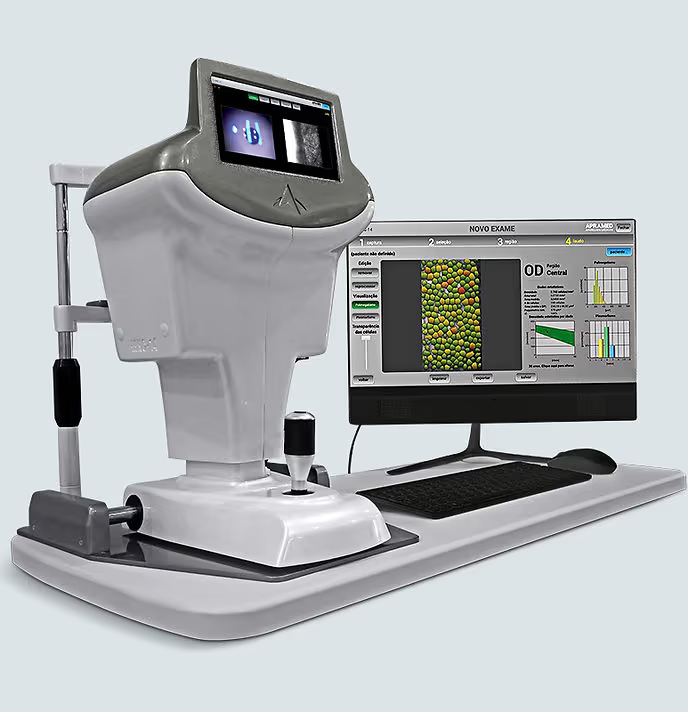
Quais exames são feitos antes da cirurgia
Os exames pré-operatórios garantem segurança cirúrgica e o cálculo correto da lente intraocular. Os principais são:
- Exame oftalmológico completo: avalia a gravidade da catarata, mede a visão e confirma a indicação cirúrgica.
- Biometria óptica: mede a curvatura da córnea e o comprimento do olho com luz, calculando o grau exato da lente intraocular (LIO).
- Mapeamento de retina: avalia a retina pra descartar alterações que possam limitar o resultado visual.
- Microscopia especular de córnea: avalia a saúde do endotélio corneano, a camada interna da córnea.
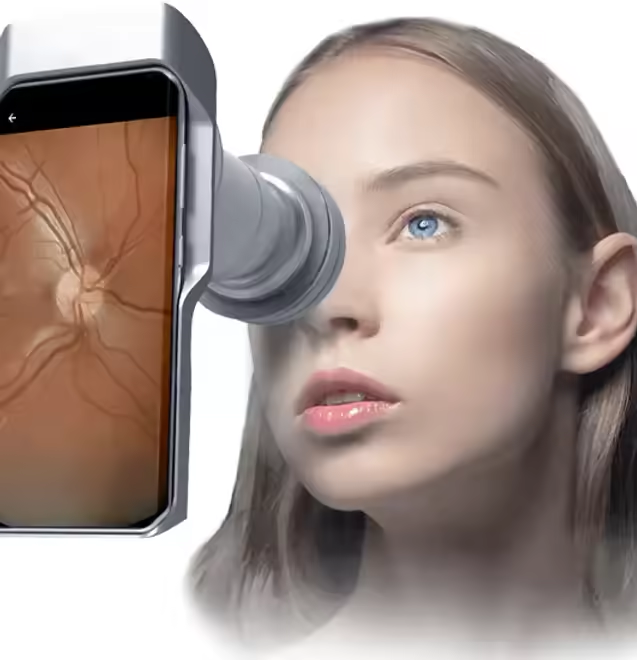
- Retinografia: fotografa o fundo do olho pra documentar nervo óptico e mácula.
- OCT de mácula: indicado quando há suspeita de alteração macular que possa afetar o pós-operatório.
- Topografia de córnea: essencial em pacientes que vão receber lente multifocal ou tórica, pra confirmar elegibilidade.
- Avaliação clínica geral (sangue, eletrocardiograma, urina): conforme orientação do anestesista, pra verificar condições sistêmicas.

Tem catarata ou quer investigar?
Como é a cirurgia de catarata
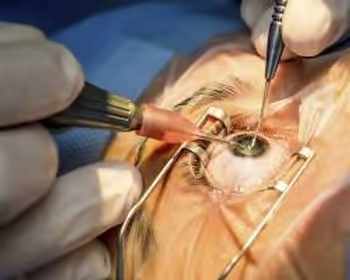
A cirurgia é feita em centro cirúrgico, sob anestesia local com sedação, em regime ambulatorial (você vai pra casa no mesmo dia). O cirurgião faz uma microincisão na córnea, remove o cristalino opaco e implanta uma lente intraocular (LIO) no lugar dele.
Costuma durar menos de 30 minutos — em casos selecionados, entre 6 e 10 minutos por olho. Cada olho é operado em um dia diferente, com intervalo definido pelo cirurgião.
Facoemulsificação — a técnica moderna
A técnica padrão hoje é a facoemulsificação: ondas ultrassônicas fragmentam o cristalino opaco em pedaços minúsculos, que são aspirados por uma microincisão de cerca de 2,2 a 2,4 mm. Pela mesma incisão, o cirurgião implanta a LIO dobrável, que se expande dentro do olho.
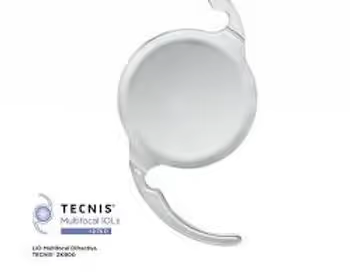
Quais os tipos de lentes intraoculares (LIOs)
Todas as LIOs modernas são dobráveis, o que permite incisões mínimas. A escolha entre os tipos depende do estilo de vida, das expectativas do paciente e dos exames pré-operatórios. Os principais tipos são:
- LIO monofocal: corrige a visão em uma única distância (geralmente longe). Pode ser esférica ou asférica (melhora qualidade da imagem periférica). É a opção coberta pelos planos de saúde e pelo SUS.
- LIO multifocal: corrige longe, intermediário e perto, reduzindo a dependência de óculos. Existem variantes trifocais e EDOF (foco estendido).
- LIO tórica: corrige astigmatismo associado. Pode ser monofocal tórica ou multifocal tórica.

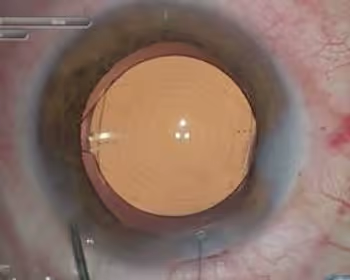
A cirurgia é segura?
A cirurgia de catarata é um dos procedimentos mais seguros e bem estabelecidos da medicina. Complicações graves são raras e a maioria dos casos é tratável quando identificada cedo.
Principais complicações
- Endoftalmite (infecção intraocular): rara, mas é a complicação mais temida — daí a importância do uso correto dos colírios.
- Edema macular cistoide: acúmulo de líquido na mácula, geralmente tratável com colírios.
- Descolamento ou luxação da LIO: alteração na posição da lente, mais comum em traumas pós-operatórios.
- Aumento da pressão intraocular: geralmente associado ao uso de colírios corticoides; reverte com ajuste medicamentoso.
- Inflamação intraocular (uveíte pós-cirúrgica): controlada com colírios.
Cuidados no pós-operatório
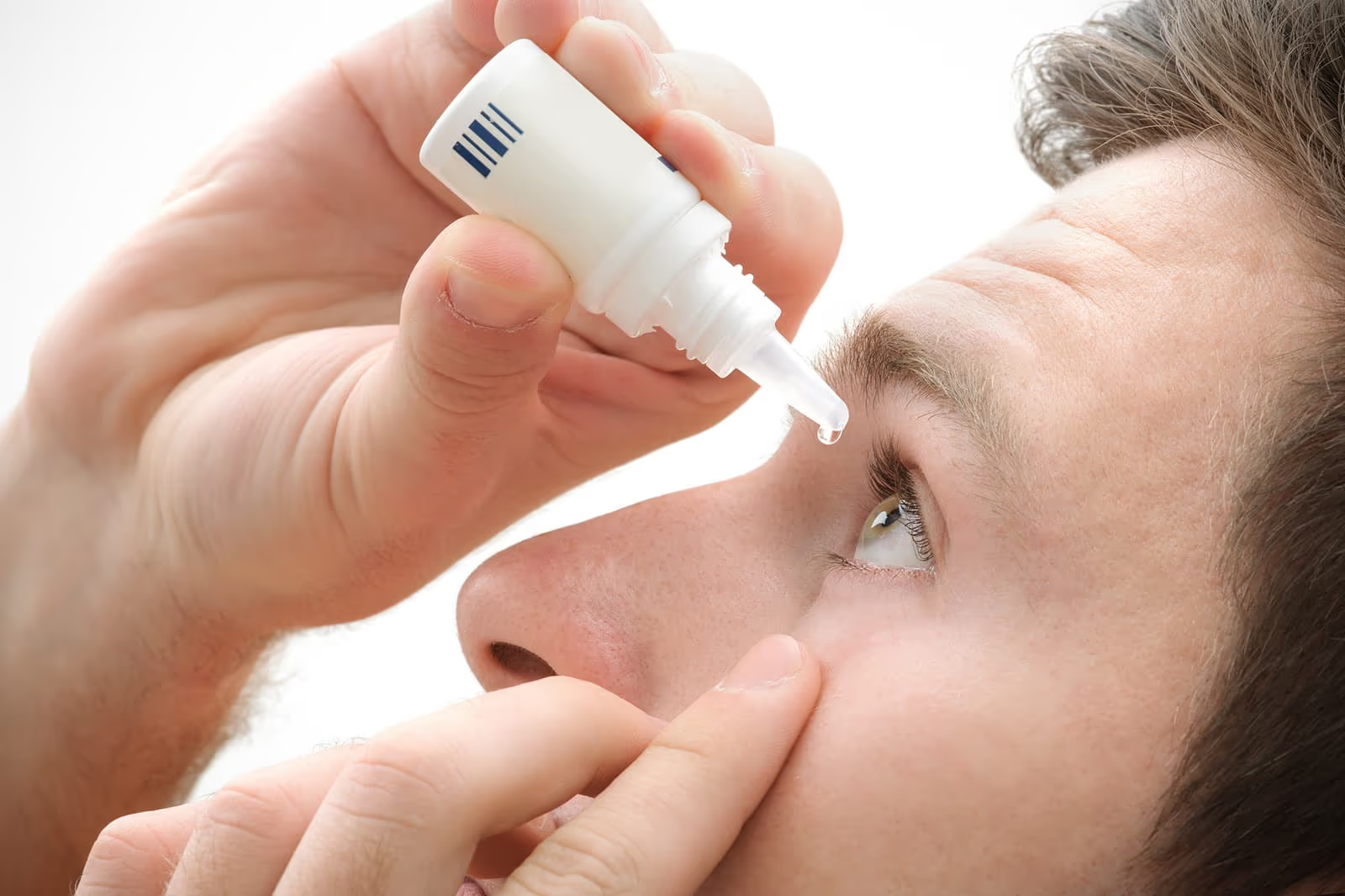
Os primeiros 30 dias são fundamentais pra evitar infecção e garantir o melhor resultado visual. As principais recomendações:
- Use os colírios na frequência prescrita — antibiótico e anti-inflamatório, durante todo o período indicado.
- Lave as mãos com água e sabão antes de pingar qualquer colírio.
- Não toque nem esfregue o olho operado.
- Não compartilhe colírios com outras pessoas.
- Evite atividades que aumentem a pressão intraocular: musculação pesada, abaixar a cabeça, nadar e mergulhar.
- Use óculos de sol com proteção UV ao sair, principalmente nos primeiros dias.
- Siga o período de afastamento indicado pelo cirurgião — varia conforme o tipo de trabalho.
Quer um guia detalhado dia-a-dia? Veja A recuperação da cirurgia de catarata: guia detalhado com fotos.
Sinais de alerta no pós-operatório
Procure o oftalmologista imediatamente se notar qualquer um destes sintomas:
- Dor intensa ou persistente no olho operado.
- Vermelhidão importante e súbita.
- Secreção amarelada ou esverdeada.
- Perda súbita de visão ou aparecimento de manchas escuras.
- Visão progressivamente mais turva depois da melhora inicial.
A catarata pode voltar depois da cirurgia?
Não. Uma vez removido, o cristalino não volta a se opacificar — porque ele já não está mais no olho. O que pode acontecer, em alguns pacientes, é a opacificação da cápsula posterior (a fina membrana que dá sustentação à LIO), conhecida como catarata secundária.
A solução é simples: a capsulotomia com YAG laser, um procedimento ambulatorial de alguns minutos, indolor e sem cortes. O laser cria uma pequena abertura central na cápsula, restaurando a visão imediatamente.
Conclusão
A catarata é tratável. O segredo é o diagnóstico precoce, exames pré-operatórios bem feitos e a escolha cuidadosa da lente intraocular junto com o cirurgião. Com a técnica moderna de facoemulsificação, a recuperação costuma ser rápida e o ganho visual, expressivo.
Este artigo é informativo — o diagnóstico e a indicação cirúrgica dependem de avaliação presencial com seu oftalmologista.
Fontes e referências
- American Academy of Ophthalmology. What are cataracts? n.d.
- National Eye Institute. Cataracts. n.d.
- Mayo Clinic. Cataracts: symptoms and causes. n.d.
- Cleveland Clinic. Cataracts (age-related). n.d.
- Olson RJ, Braga-Mele R, Chen SH, et al. Cataract in the adult eye preferred practice pattern. Ophthalmology. 2017;124(2):P1-P119.
Atendimento humanizado pelo WhatsApp
Próximos passos
Dúvidas comuns sobre este tema
Como sei se tenho catarata?
Os sinais mais comuns são visão embaçada ou turva que não melhora com troca de óculos, sensibilidade aumentada à luz, halos em torno de luminárias e faróis, dificuldade pra dirigir à noite e percepção das cores mais amarelada ou desbotada. O diagnóstico é confirmado em consulta com o oftalmologista, com exame de lâmpada de fenda.
Quando devo operar a catarata?
Hoje a recomendação é operar quando a catarata começa a atrapalhar suas atividades do dia a dia — ler, dirigir, trabalhar, reconhecer rostos. Não é mais necessário esperar a catarata 'amadurecer' como antigamente. A decisão é compartilhada entre você e o cirurgião, com base no impacto na visão e nos seus objetivos.
Qual lente intraocular é a melhor para mim?
Não existe uma lente 'melhor' universal — a escolha depende do seu estilo de vida, das suas expectativas e dos exames pré-operatórios. A lente monofocal corrige uma única distância (geralmente longe) e é a opção coberta por planos. As multifocais e EDOF reduzem a dependência de óculos pra perto e intermediário, e as tóricas corrigem astigmatismo. O cirurgião apresenta as opções e indica o que melhor combina com você.
Quais são os riscos da cirurgia de catarata?
É uma das cirurgias mais seguras da medicina, mas como toda cirurgia tem riscos. Os mais relevantes são endoftalmite (infecção intraocular, rara), edema macular, alteração da posição da LIO, aumento de pressão intraocular pós-operatório e inflamação. A imensa maioria dos casos é tratável quando identificada cedo — por isso o acompanhamento no pós-operatório é fundamental.
Plano de saúde cobre a cirurgia de catarata?
Sim. A cirurgia de catarata com lente intraocular monofocal é coberta pelos planos de saúde regulamentados pela ANS e pelo SUS. Lentes multifocais, tóricas, EDOF ou outras LIOs premium normalmente não são cobertas e exigem complementação particular. A clínica orienta sobre cada cenário caso a caso.
Quanto tempo leva pra recuperar a visão depois da cirurgia?
A maioria dos pacientes percebe melhora visual significativa já nos primeiros dias, com estabilização completa em torno de 30 dias. A visão pode flutuar nas primeiras semanas — isso é esperado. Veja o guia de recuperação completo em /artigos/a-recuperacao-da-cirurgia-de-catarata-um-guia-detalhado-com-fotos.
Este artigo substitui uma consulta com oftalmologista?
Não. O conteúdo é educativo e não substitui a avaliação presencial. O diagnóstico, a indicação cirúrgica e a escolha da lente intraocular dependem do exame clínico individualizado.
Continue explorando
Cirurgia de catarata — página completa
Página de referência sobre a cirurgia, técnicas e lentes.
Catarata — página de doença
Visão geral da doença na nossa página clínica.
Recuperação da cirurgia de catarata
Guia detalhado dia-a-dia do pós-operatório.
Biometria óptica
Exame que calcula a lente intraocular antes da cirurgia.
Dr. Lucca Ortolan
Cirurgião responsável por catarata e refrativa na Ortolan.
Quer transformar esta leitura em atendimento?
Se este artigo ajudou na sua dúvida, a equipe pode orientar pelo WhatsApp qual exame, especialista ou consulta costuma ser o melhor próximo passo.
Continue a sua leitura
Estas páginas ajudam a aprofundar sintomas, exames, tratamentos e especialistas relacionados ao tema.
Glaucoma
O glaucoma é uma doença que lesiona progressivamente o nervo óptico — geralmente sem dor nem sintomas iniciais, por isso chamado de 'ladrão silencioso da visão'. É a maior causa de cegueira irreversível no mundo, mas o diagnóstico precoce permite estabilizar a doença por décadas.
Catarata
A catarata é a opacificação do cristalino — a lente natural do olho — que torna a visão embaçada como se enxergássemos através de um vidro sujo. É a condição ocular cirúrgica mais comum do mundo e altamente tratável: a cirurgia substitui o cristalino por uma lente intraocular (LIO) que pode até corrigir grau e presbiopia ao mesmo tempo.
Ceratocone
O ceratocone é uma doença progressiva da córnea que afina e deforma a parte da frente do olho em forma de cone, causando miopia e astigmatismo irregular. Quando diagnosticado a tempo, é estabilizado com crosslinking — nos casos avançados, exige lentes esclerais, anéis intraestromais ou transplante.
Retinografia
Descubra como a retinografia pode ajudar no diagnóstico e monitoramento de doenças oculares, capturando imagens detalhadas da retina. Conheça mais sobre essa tecnologia essencial no site Ortolan Oftalmologia.
Tomografia de Coerência Óptica
Tomografia de Coerência Óptica (OCT) de mácula e OCT de nervo óptico são essenciais para avaliar a saúde da retina e do nervo óptico, proporcionando diagnósticos precisos e guiando tratamentos eficazes. Saiba mais sobre essas tecnologias inovadoras no nosso site da Ortolan Oftalmologia.
Mapeamento de Retina
Saiba como o mapeamento de retina é fundamental para detectar e monitorar doenças oculares, proporcionando uma análise abrangente da saúde da sua visão. Descubra os benefícios dessa tecnologia avançada no nosso site de oftalmologia.
Outros artigos sobre o tema
Mais leituras para continuar pesquisando dentro do blog da Ortolan.
A Recuperação da Cirurgia de Catarata: Um Guia Detalhado com Fotos
A Jornada da Recuperação da Cirurgia de Catarata: Um Guia Detalhado com Fotos A cirurgia de catarata é um procedimento rápido e eficaz que restaura a visão turva causada pela catarata. No entanto, como qualquer procedimento médico, a recuperação é fundamental para garantir um resultado positivo. Neste artigo, exploraremos os diferentes estágios da recuperação da cirurgia de catarata, desde os primeiros dias até a visão completa. Damos dicas do uso correto dos colírios no pós-operatório.
Aula de Cirurgia Refrativa no Congresso da USP.
Aula com caso clínico de cirurgia refrativa apresentada pelo dr. Lucca Ortolan Hansen na seção de Cirurgia Refrativa no Congresso de Oftalmologia da Universidade de São Paulo em 2021.
As Cirurgias Modernas que corrigem o grau dos olhos.
A Cirurgia Refrativa moderna é eficaz, segura e reprodutível. Com as técnicas 100% à laser é podemos tratar: miopia, hipermetropia, astigmatismo e presbiopia.
Páginas principais da Ortolan
Acesse áreas centrais do site para conhecer exames, doenças, cirurgias e equipe médica.
Especialistas da clínica
Conheça os especialistas da equipe e suas áreas de atuação.
Doenças dos olhos
Veja páginas completas sobre doenças dos olhos e sintomas relacionados.
Exames oftalmológicos
Entenda quais exames podem complementar a avaliação.
Página de cirurgias
Conheça cirurgias, indicações e páginas de tratamento da clínica.


